Врачи

Корешковый синдром (радикулит), его виды и особенности
Виды корешкового синдрома (радикулита):
- Шейный радикулит: возникает при поражении нервных корешков в шейном отделе позвоночника. Характеризуется болью в шее, плече, руке, а также онемением и слабостью в верхних конечностях.
- Грудной радикулит: встречается реже других видов. Проявляется болью в грудной клетке, которая способна имитировать сердечные патологии. Также может вызывать нарушения чувствительности в области груди и живота.
- Пояснично-крестцовый радикулит: наиболее распространенный вид. Характеризуется болью в пояснице, ягодицах, ногах, а также онемением и слабостью в нижних конечностях. Патологическое состояние при корешковом синдроме (радикулите) провоцируется различными причинами, включая:
- грыжу межпозвонкового диска;
- остеохондроз;
- спондилоартроз;
- стеноз позвоночного канала;
- опухоли позвоночника;
- травмы позвоночника.
Консультация
Специалисты индивидуально подходят к каждому случаю. Оставьте свои контакты, и мы вас проконсультируем по вопросам диагностики и лечения корешкового синдрома (радикулита) в «Телеклинике24».

Симптомы и проявления корешкового синдрома, или радикулита
Основной симптомокомплекс при корешковом синдроме (радикулите) составляет:
- острая или тупая боль, локализующаяся в области позвоночника, иррадиирующего характера, распространяющаяся по ходу нерва, усиление боли при движении, кашле, чихании или натуживании;
- онемение или покалывание в зоне иннервации пораженного корешка;
- гипестезия (снижение чувствительности) или гиперестезия (повышенная чувствительность);
- парестезии (ощущение «ползания мурашек», жжения);
- мышечная слабость в соответствующей группе мышц;
- атрофия мышц при длительном течении заболевания;
- снижение или отсутствие сухожильных рефлексов;
- появление патологических рефлексов;
- нарушение потоотделения в зоне иннервации;
- нарушение функций тазовых органов.
Диагностика корешкового синдрома (радикулита) в Телеклинике24 в Химках
Диагностика корешкового синдрома (радикулита) в Телеклинике24 в Химках
Методы диагностики корешкового синдрома (радикулита):
- обследование, сбор анамнеза и жалоб пациента;
- неврологический осмотр с оценкой чувствительности, двигательной активности и рефлексов;
- проведение специальных тестов;
- инструментальные методы выявления радикулита (рентгенография позвоночника — позволяет выявить структурные изменения костной ткани, магнитно-резонансная томография (МРТ) — наиболее информативный метод для визуализации мягких тканей, межпозвоночных дисков и нервных корешков);
- компьютерная томография (КТ) — помогает оценить состояние костных структур и выявить грыжи межпозвоночных дисков;
- электронейромиография (ЭНМГ) — оценивает функциональное состояние нервно-мышечного аппарата;
- лабораторные исследования (общий анализ крови — для исключения воспалительных процессов, биохимический анализ крови — оценка уровня кальция, фосфора и других показателей).
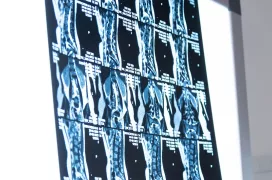

Лечение корешкового синдрома (радикулита) в Телеклинике24 в Химках по выгодной цене
Методы лечения корешкового синдрома (радикулита):
- консервативное лечение корешкового синдрома (радикулита) с применением различных обезболивающих препаратов;
- миорелаксанты для снятия мышечного спазма;
- витамины группы B для улучшения проводимости нервных импульсов;
- габапентиноиды при нейропатической боли;
- физиотерапия (электрофорез с лекарственными препаратами, ультразвуковая терапия, магнитотерапия, лазеротерапия);
- лечебная физкультура и кинезиотерапия;
- массаж и мануальная терапия;
- иглорефлексотерапия;
- ношение ортопедических корсетов и воротников;
- эпидуральные блокады с использованием местных анестетиков и кортикостероидов;
- радиочастотная денервация фасеточных суставов;
- микродискэктомия — удаление грыжи межпозвоночного диска;
- ламинэктомия — расширение позвоночного канала;
- спондилодез — стабилизация позвоночного сегмента.
Комплексный подход позволяет эффективно уменьшать проявления радикулита, обеспечивая пациенту устойчивый результат и более комфортное качество жизни.
В каждом конкретном случае врач назначает схему лечения по показаниям, в соответствии с состоянием пациента и наличием осложнений. Стоимость терапии зависит от выбранного метода и степени выраженности такого состояния, как корешковый синдром (радикулит), поэтому цена определяется индивидуально.
СТОИМОСТЬ УСЛУГ

Отзывы
Контакты
Куркинское шоссе, д. 30